腎臓内科
Department of Nephrology
科の特色・紹介
腎臓内科は、軽微な尿検査異常から重症腎不全まで、腎臓に関わるさまざまな病気・病態を対象とする全身疾患を扱う内科です。
腎炎、ネフローゼ症候群、糖尿病(糖尿病性腎症)、血管炎(ANCA関連疾患)、高血圧(腎硬化症)、膠原病、薬剤関連腎障害などに関わる、急性腎不全、慢性腎不全、急速進行性腎障害、最近では慢性腎臓病(Chronic Kidney Disease:CKD)、急性腎傷害(Acute Kidney Injury:AKI)と呼ばれる病態、疾患概念もあります。
腎臓の病気は、予防、早期発見、早期の適切な診断、早期治療がもっとも大切です。そのために一般の市民、患者、一般の医療従事者などを対象に市民講座・「世界腎臓デー」(毎年3月第2木曜)・日赤フォーラムなどで腎臓、腎臓病についての啓発活動を展開しています。早期の適切な診断のために、腎生検を必要に応じて積極的に施行して適切治療をしています。また腎障害が進行した腎不全患者さんには、血液浄化療法(血液透析、腹膜透析など)を導入しています。大学病院や腎臓内科関連施設とも協力して高度専門医療・教育活動を展開し、周辺の医療施設と密に情報交換し、地域医療活動を展開しています。
日本腎臓学会、透析医学会、糖尿病学会などの専門医、指導医がおり、国内外で積極的に学会活動し、情報発信に努めております。
対象疾患
軽微な尿所見異常(血尿・蛋白尿)から重症腎不全患者、さらに他科で専門医療が必要な患者の腎障害の管理(血液浄化療法など)。
- 腎炎
- ネフローゼ症候群
- 急性・慢性腎不全
- 糖尿病性腎症
- 高血圧に伴う腎障害(良性腎硬化症)
- 血管炎、膠原病などに伴う腎障害
診療実績
令和4年度
入院
| 延患者数 | 新入院患者数 | 一日平均患者数 | 平均在院日数 |
|---|---|---|---|
| 6,588人 | 565人 | 16.4人 | 10.2日 |
外来
| 延患者数 | 新外来患者数 | 一日平均患者数 |
|---|---|---|
| 10,320人 | 458人 | 42.5人 |
紹介患者数(地域連携)
| 平成30年度 | 令和元年度 | 令和2年度 | 令和3年度 | 令和4年度 | |
|---|---|---|---|---|---|
| 紹介患者数(地域連携)(人) | 347 | 326 | 326 | 385 | 356 |
腎生検件数
| 平成30年度 | 令和元年度 | 令和2年度 | 令和3年度 | 令和4年度 | |
|---|---|---|---|---|---|
| 腎生検数(人) | 78 | 71 | 94 | 88 | 93 |
透析腎関連件数
| 平成30年 | 令和元年 | 令和2年 | 令和3年 | 令和4年 | |
|---|---|---|---|---|---|
| 血液浄化療法件数(件) | 4,918 | 5,106 | 4,708 | 4,441 | 4,391 |
| 内シャント手術件数(件) | 98 | 123 | 113 | 110 | 112 |
| 内シャント狭窄拡張術(件) | 29 | 48 | 69 | 77 | |
| 血液透析導入患者数(人) | 98 | 102 | 103 | 64 | 83 |
| 腹膜透析導入患者数(人) | 4 | 1 | 11 | 14 | 10 |
※血液浄化療法(血液透析、腹膜透析、血漿交換、LDLアフェレーシス)などを必要に応じて積極的に導入、施行しています。
※慢性腎臓病(CKD)患者の早期から治療にかかり、栄養士による食事指導などを中心に短期教育入院、病状の進行程度に従い、できるだけ短期入院で腎不全の管理を計画しています。
※腎疾患以外でも血液浄化療法治療の管理を他科と相談して施行しています(エンドトキシン吸着、白血球除去療法、LDLアフェレーシスなど)。
※シャントアクセス担当の常勤スタッフも着任しており、院内でスムーズにシャントアクセス手術などを施行しています。
お知らせ
地域の医療機関の先生方へ
- 令和4年度
紹介率 86.4% / 逆紹介率 207.1%
充実した専門医、若いモチベーションの高いスタッフでさらに新しい体制を構築しています。専門性の高い専門医療を目指した診療をモットーに、綿密に病診連携を展開していきます。患者さんの診断、治療など、情報交換を密にして皆様の患者さんの診療に協力したいと存じます。また日ごろ様々な場所で、研究会、情報交換会などを開催し、最新の腎臓内科診療の情報提供を心がけています。腎臓に関わるご質問・ご相談があれば、遠慮なくいつでもご連絡ください。
病診連携パスについて
大阪赤十字病院腎臓内科 CKD連携パスを運用させていただくことになりました。
CKD(慢性腎臓病)とは、既にご存じの先生方も多いとは存じますが、
|
1. 蛋白尿を始めとする尿所見異常など腎障害の存在が明らか
|
1,2いずれかまたは両方が3ヶ月以上持続するものと定義されています。原疾患を問わないため、原発性の糸球体腎炎だけでなく、メタボリックシンドロームを始めとする生活習慣病による腎障害も含まれます。これが注目されるようになったのは一つには透析患者数の増加ですが、それ以外にもCKDは心血管疾患の危険因子となることが分かってきたからです。日本腎臓学会からも2007年CKD診療ガイドが発行され、非専門医と専門医の連携が協調されています。その一環としてこの度連携パスを作成いたしました。下記にあてはまる患者様がおられましたら、是非一度ご紹介ください。
|
1. 0.5g/gクレアチニン以上または2+以上の蛋白尿 2. 蛋白尿と血尿がともに陽性(1+以上) 3. 40歳未満 推算GFR(eGFR)60mL/min/1.73㎡未満 4. 40歳以上 推算GFR(eGFR)45mL/min/1.73㎡未満 |
紹介時に栄養指導の必要性、今後の診療形態(連携での診察、当院のみでの診察)などご要望も記載いただければと存じます。糖尿病患者さんは天地腎シートをご利用いただいても結構です。連携に当てはまる患者様にはフォロー用紙をお付けしてお返ししたいと考えております。
まず想定としておりますケースとしては、検診異常の患者様、慢性疾患で先生方を定期受診しておられる中で腎機能が低下している患者様などです。推算GFRを見ていただきますと分かりますが、特に高齢の患者様では血清クレアチニンからうける印象よりも腎機能は低下しております。腎臓病は進行してからでは治療が難しく、透析導入を余儀なくされます。しかしかつては「腎臓病は治らない」と考えられていましたが、早期に発見し治療すれば治癒させることも不可能ではなくなってきています。
また、CKDの早期発見には尿検査が非常に重要ですので、高血圧症、糖尿病、心臓病などの患者様には是非一度尿検査(尿定性・尿沈渣)をお願いいたします。「腎機能は悪くないし、尿蛋白ぐらいで紹介するのもな」と考えてしまいがちですが、その時期こそ専門医の介入が必要になります。尿蛋白量の推定には一回尿で尿蛋白定量と尿クレアチニン定量をオーダーしていただければ計算可能です。
連携パス用紙の使い方について
- 当院再診ごとに新しい用紙を発行する形式です。当院で施行した血液・尿検査は時系列表示で印刷したものをお付けします。
- 下半分は貴院受診時にご使用いただけるよう経過表をお付けしました。記載は必須ではありませんが、血圧・体重だけでもご記載いただくと大変参考になります。また血液・尿検査は普段の先生方の頻度や項目で構いません。必要な場合、こちらからも依頼させていただきます。
- 当院再診時には検査データ(時系列があればそれも)・処方内容・ご記載いただている場合は連携パス用紙を患者さんにお渡しください。当院で電子カルテに取り込みお返しします。
用紙にも書かせていただいておりますが、バリアンスが発生した場合は早めに受診させていただきますようお願いいたします。
連携パスを使用することにより、CKD診療の標準化を図ることが出来ますし、透析導入ぎりぎりまでかかりつけ医に診療していただけることを期待しています。
CKD(慢性腎臓病)検査教育入院について
当院では、慢性腎臓病の進行を予防するために、CKDの検査教育入院を行っております。入院は医師、看護師、管理栄養士、薬剤師ら多職種による6日間のプログラムで、腎不全の進行予防を目指します。慢性腎臓病の進行を抑制するためには、ご自身の病気の状態や受けている治療の意味を十分に理解し、上手に自己管理を行うことが重要です。
また、慢性腎不全患者では心疾患や脳血管障害の合併が非常に多いことが問題となっています。検査教育入院では、血管合併症の早期発見のために腹部CT検査、心エコー検査、ABI検査(足関節上腕血圧比)などを行います。ご希望される初診の患者さんは、かかりつけ医の先生と相談し、紹介状を書いてもらって受診してください。
実際のプログラムは下記のようになります。(患者さん用クリニカルパス)
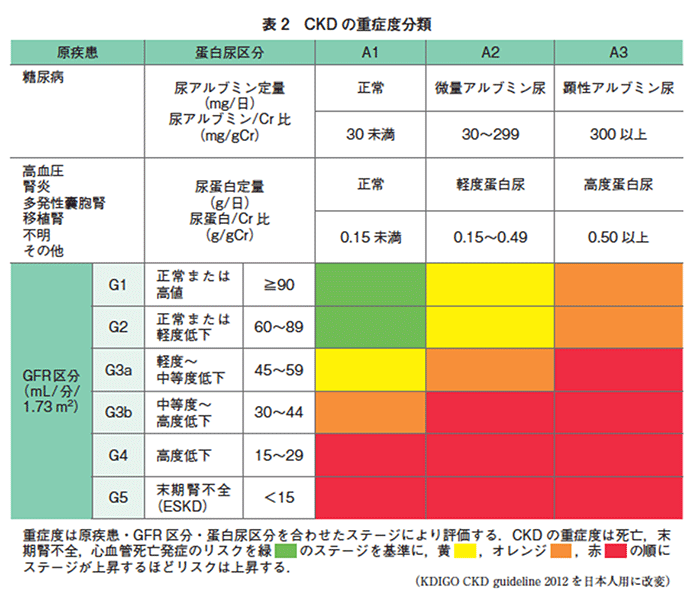
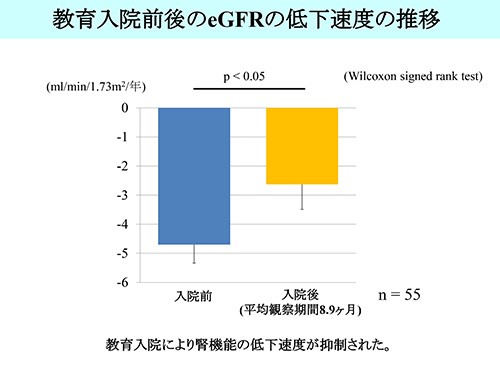
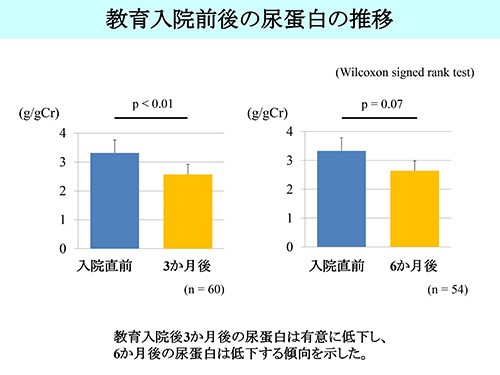
当院におけるCKD検査教育入院の治療成績
2015年10月から2016年8月に検査教育入院を受けられた患者さんの治療成績は、下図のとおりです。CKD検査教育入院をすることにより、腎臓病の悪化スピードを抑制できる可能性が示されました。
多発性のう胞腎外来について
常染色体優性多発性のう胞腎外来(Autosomal Dominant Polycystic Kidney Disease:ADPKD)は両側腎臓に多数ののう胞が進行性に発生・増大する疾患です。60歳までに約半数が末期腎不全に至ります。また、高血圧や肝のう胞、脳動脈瘤など多彩な合併症を生じます。
これまでADPKDに特有の治療法はなく、高血圧の治療など一般のCKDに準じた治療が行われていました。しかし、トルバプタンがのう胞の増大と腎不全の進行を抑制することが報告され、日本では2014年3月よりトルバプタンによる保険診療が可能となりました。
ADPKDの進行を抑制する治療が可能となったため、早期診断と早期治療がより重要となりました。トルバプタンによる治療は使用経験が豊富な腎専門医が行うことが望ましく、多彩な合併症の管理にも専門医の知識が必要となります。
そのような背景から、当院ではできるだけ多くのADPKD患者さんに専門的な医療を提供するため、多発性のう胞腎外来を開設しました。当院では腎専門医によるADPKDの診断、難病申請、トルバプタンによる治療が可能です。家族歴や画像検査などからADPKDが疑われた場合は、かかりつけ医を通じてご予約下さい。
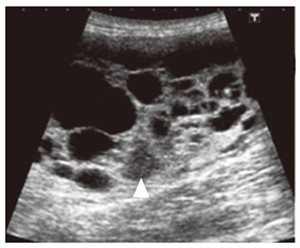
ADPKDの腎エコー画像
ADPKDに合併した脳動脈瘤
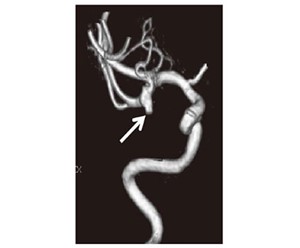
|
多発性のう胞腎外来 担当医:八幡 兼成(月)、古賀 健一(水) |
当院で研修を考えておられる学生・研修医の皆さまへ
当院は、地域の基幹病院として、非常に多くの患者さんを治療しております。そのため、必然的に取り扱う腎疾患も多岐に渡り、経験すべき症例は勿論のこと、それ以外に他では経験できないような貴重な症例も経験することができます。当院は、リウマチ・膠原病内科や血液内科など、腎疾患を合併することが多い他科との連携も充実しています。貴重な症例は、国内外の学会や雑誌に報告しており、研修中に症例報告や論文執筆の経験を積むことができます。
血液浄化療法に関しては、血液透析、腹膜透析、腎移植を患者さんに選択していただいており、バランスよく経験することができます。また、シャント手術を腎臓内科で行っており、必要な技術を習得することができます。他科症例も含めて、アフェレーシス療法も積極的に行っております。
当院は、腎臓病の急性期から慢性期まで、様々な症例をバランスよく経験できる環境にあります。見学を希望される学生、研修医の方は、採用ページの見学応募フォームを通じて、お気軽にご連絡ください。





