前立腺がん
前立腺がんについて
日本で前立腺がんに毎年新たにかかる人の数の推定値は 2017年で8万 6,100人で、男性では胃がんに次いで2番目に多く、この20年間に著しく増加しています。
今後、社会の高齢化や生活環境・食生活の欧米化、PSA検査の普及により、この値はさらに増えると予想されています。日本人の前立腺がんによる死亡数も年々増加し、2016年では1万1,807人とこの20年間で約2.4倍に増加しています。(国立がん研究センターがん対策情報センターより)
前立腺というのは男性だけにある精液の一部を産生する生殖器で、膀胱の出口にあり、中心部を尿道が通っています。「前立腺肥大症」とは尿道周囲にある前立腺(内腺)が大きくなって尿道をふさいでしまうために起こる病気です。これに対し、前立腺がんは内腺の外側にある部分(外腺)から発生することが多いと考えられています。
前立腺がんの症状について
一般的に前立腺がんは、いわゆる外腺(前立腺の外側)から生じるため、早期には症状がないのが普通です。最近は、PSA(prostate specific antigen、前立腺特異抗原)検査と呼ばれる前立腺がんの血液腫瘍マーカー検査の普及により、血液検査で見つかる症例がほとんどです。前立腺がんと診断される患者さんの代表的な訴えは、排尿困難(おしっこが出にくい)と、頻尿(おしっこの回数が多い)で、これらはむしろ併存する前立腺肥大症の症状であることが多いのです。進行した場合には、他のがんと同じように転移しますが、骨への転移が多いことが前立腺がんの特徴です。腰痛などが典型的な症状であり、高齢者の腰痛の原因を詳しく調べた結果、前立腺がんが見つかることもあるのです。
前立腺がんの診断について
PSA
前立腺から分泌されるPSAという物質の濃度を調べる検査で血液中の濃度が高いと前立腺がんが疑われます。正常値上限値は4.0ng/mlで、他の臓器にがんがあってもPSAは上昇しません。グレーゾーンと呼ばれる4.1~10.0ng/mlでは20-30%に、10.1ng/ml以上では40%以上にがんが見つかるといわれています。PSAは前立腺が非常に大きい場合や、炎症を起こすと、がんでなくても上昇することがあります。
直腸診
肛門から指を入れて、前立腺の表面を触る検査です。前立腺に硬い部分があるとがんの疑いが高くなりますが、早期のがんでは触れないことが多いです。
MRI
MRIでは前立腺の内部にあるがんをかなりの確率で見つけることができます。またがんが前立腺の外まで進んでいるかどうかを判断する参考にします。
前立腺針生検
PSA、MRI、直腸診などにより、がんの疑いがあると診断できますが、最終的には組織を採取しないと診断を確定することはできません。当院ではこの検査を1泊2日の入院で行っています。半身麻酔後に肛門から超音波検査プローブを挿入し、超音波で確認しながら前立腺に針を刺し、組織を採取します。通常は14カ所から組織を採取し、それを病理医が顕微鏡で見て、がんの有無を判断します。
以下は、前立腺がんと診断された方に行われる検査です。
CT
前立腺がんの診断が針生検で確定した場合に前立腺がんが他の臓器やリンパ節へ転移していないかどうか確認する為に行います。
骨シンチグラフィー
前立腺がんは骨に転移しやすいので、骨に転移していないかどうか確認する為に行います。
前立腺がんの病期分類とがんの悪性度について
まずは前立腺がんかどうか診断をつける為の検査を行い、そこで前立腺がんと診断された患者さんは、次は病変の広がりを調べます。
これを「病期」を調べる、というのですが、大まかには病期Aから病期Dに分類されます。
| ( 病期A ) | 前立腺肥大症として治療された中からがんが"偶然に見つかった"場合 |
|---|---|
| ( 病期B ) | がんが前立腺内にとどまり、外に"はみだしていない"場合 |
| ( 病期C ) | がんが前立腺から少しだけ"はみ出している"が、転移がない場合 |
| ( 病期D ) | リンパ節や骨などに転移がある場合 |
病期以外にもがんの分類があり、それが「悪性度」と呼ばれるものです。 一口に"がん"といっても非常におとなしいものから、凶悪で小さくてもどんどん転移するようなものまで多様です。
これらを分類するため、高分化がん(おとなしいがん)から低分化がん(どんどん大きくなって転移しやすいがん)まで、高・中・低の3段階で分類します。専門的には「グリソンスコア」と呼ばれる点数をつけて、2から10まで9段階で分類することもあります。
前立腺がんの治療について
前立腺がんの治療は多様です。基本的には病期によって治療法が決まりますが、患者さんの年齢、健康の程度等、様々な事柄を考慮し、最終的に希望にあった治療法を選んでいきます。基本的な治療方針は以下のようなものです。
前立腺がんがまだ転移しておらず治癒が期待される患者さんに対しては、手術療法である前立腺全摘除術または根治的放射線療法を行います。どちらの治療が適しているかは、年齢や病状などを参考に担当医と相談して決めます。
手術療法として、当科ではお腹を切らずに穴だけを開けて行う体腔鏡下(内視鏡下)前立腺全摘除術を行っていましたが、最新型の手術支援ロボット(da Vinci Xi)が導入されましたので、現在はロボット支援前立腺全摘術を行っています。
手術後の合併症としては、尿失禁や勃起不全があるのですが、がんの場所によっては、勃起神経を温存して手術を行うこともあります。
放射線治療に関しては当院ではコンピューター技術を駆使して、前立腺部だけに高い放射線量を照射する強度変調放射線治療(IMRT)も行っており、大変よい治療成績がでています。放射線治療の副作用には、尿失禁、頻尿、排尿時痛等の排尿障害、勃起障害等の性機能障害、下痢、肛門痛、直腸出血などがあります。
そのほか治療の特殊な例として、小さくておとなしい前立腺がんでは、病巣の増大や細胞の悪性度が進む兆候が現れるまで根治治療を先送りする「監視療法」を選択することもあります。この場合、すぐにしんどい治療を受けずに済む代わりに手遅れにならないようにPSA検査や生検を繰り返す等の厳格な経過観察が必要です。
すでにがんが転移をしている方や、転移していなくても非常に高齢な方などに対しては、内分泌療法を選択します。前立腺がんは男性ホルモンに刺激されて増殖するため、この男性ホルモンの影響をなくすのが内分泌療法です。具体的には、男性ホルモンのほとんどを産生している精巣(睾丸)を手術的に除去する方法や、注射によって男性ホルモンを押さえ込む方法などがあります。この他、抗アンドロゲン剤と呼ばれる内服薬を併用し、副腎から出る男性ホルモンを抑えることもあります。
内分泌療法は、最初は90%以上の前立腺がんに対して有効ですが、ほとんどの患者さんで、いずれ効果が薄くなります。
最近は新しい内分泌治療薬や前立腺がんに有効な抗がん剤、骨転移の治療薬などもでてきており積極的にこれらを活用することで、転移のある前立腺がん患者さんの予後がさらに延びています。
前立腺がん生存率について
がん登録からみたステージ別生存率です。
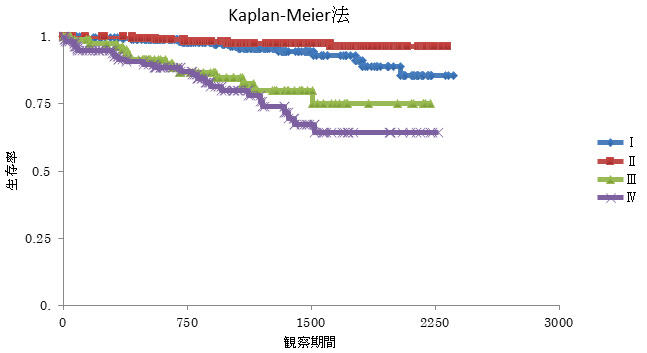
院内がん登録統計
院内がん登録についての説明はこちら。

